GEBELİK
 Gebeliğin Oluşumu
Gebeliğin Oluşumu
Gebelik Belirtileri
Gebelik Testi (Hamilelik Testi)
Ovulasyon (Yumurtlama) Testi
Gebelik Takibi
Tamamını >>
 Gebeliğin Oluşumu
Gebeliğin OluşumuGebelik Belirtileri
Gebelik Testi (Hamilelik Testi)
Ovulasyon (Yumurtlama) Testi
Gebelik Takibi
Gebelikte Kullanılan İlaçlar
Gebelikte Ultrason
Gebelikte Vücutta Değişiklikler
Gebelikte Ultrason
Gebelikte Vücutta Değişiklikler
Gebelikte Neler Serbest? Neler Yasak?
Gebelikte Kilo Alımı
Hamileler Nasıl Giyinmeli?
Gebelikte Egzersiz
Gebelikte Kilo Alımı
Hamileler Nasıl Giyinmeli?
Gebelikte Egzersiz
Gebelikte Yoga
Gebelikte Kegel Egzersizleri
Gebelik ve Aşılar
İri Bebek (Makrozomi)
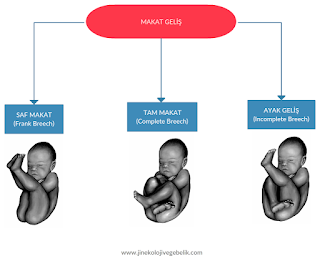
Bebeğin Ters Durması (Makat Geliş)
Bebeğin Yan Durması (Transvers Situs)
Akraba Evliliği
Adölesenlarda (19 Yaş Altında) Gebelik
İleri Yaşlarda (35 yaş üzerinde) Gebelik
Kordon Kanı Saklanması
Gebelikte Kegel Egzersizleri
Gebelik ve Aşılar
İri Bebek (Makrozomi)
Bebeğin Ters Durması (Makat Geliş)
Bebeğin Yan Durması (Transvers Situs)
Akraba Evliliği
Adölesenlarda (19 Yaş Altında) Gebelik
İleri Yaşlarda (35 yaş üzerinde) Gebelik
Kordon Kanı Saklanması
Cinsiyet Testi
Bebeğin Cinsiyetini Seçmek Mümkün Mü?
Bebeğin Cinsiyetini Seçmek Mümkün Mü?
Erkekte Gebelik Şikayetleri Olması
Gebelik Sırasında Bir Gebelik Daha Oluşabilir Mi?!
Hamilelikte Üstüne Adet Görme Nedir?
Hamileyken Adet Görülür Mü?
Hamile Eğitim Merkezleri
İKİZ (ÇOĞUL) GEBELİKLER
İkiz Gebelik
Üçüz Gebelik
İkiz Gebelik Olması İçin Ne yapmak Gerekir?
İkizden İkize Transfüzyon Sendromu (İİTS)
Kaybolan İkiz Sendromu (Vanishing Twin Sendromu)
Fetus-in-Fetu (FIF)
Gebelik Sırasında Bir Gebelik Daha Oluşabilir Mi?!
Hamilelikte Üstüne Adet Görme Nedir?
Hamileyken Adet Görülür Mü?
Hamile Eğitim Merkezleri
İKİZ (ÇOĞUL) GEBELİKLER
İkiz Gebelik
Üçüz Gebelik
İkiz Gebelik Olması İçin Ne yapmak Gerekir?
İkizden İkize Transfüzyon Sendromu (İİTS)
Kaybolan İkiz Sendromu (Vanishing Twin Sendromu)
Fetus-in-Fetu (FIF)
Farklı Babalardan İkiz Bebekler Olabilir Mi?
HAFTA HAFTA GEBELİĞİNİZ
1 Aylık Gebelik
2 Aylık Gebelik (4-8 Haftalar Arası)
3 Aylık Gebelik (9-12 Haftalar Arası)
4 Aylık Gebelik (12-16 Haftalar Arası)
5 Aylık Gebelik (25-28 Haftalar Arası)
6 Aylık Gebelik (21-24 Haftalar Arası)
7 Aylık Gebelik (25-28 Haftalar Arası)
8 Aylık Gebelik (29-33 Haftalar Arası)
9 Aylık Gebelik (34-40 Haftalar Arası)
10 Aylık Gebelik (40 Haftadan sonrası)
GEBELİKTE ÇEŞİTLİ DURUMLAR
HAFTA HAFTA GEBELİĞİNİZ
1 Aylık Gebelik
2 Aylık Gebelik (4-8 Haftalar Arası)
3 Aylık Gebelik (9-12 Haftalar Arası)
4 Aylık Gebelik (12-16 Haftalar Arası)
5 Aylık Gebelik (25-28 Haftalar Arası)
6 Aylık Gebelik (21-24 Haftalar Arası)
7 Aylık Gebelik (25-28 Haftalar Arası)
8 Aylık Gebelik (29-33 Haftalar Arası)
9 Aylık Gebelik (34-40 Haftalar Arası)
10 Aylık Gebelik (40 Haftadan sonrası)
GEBELİKTE ÇEŞİTLİ DURUMLAR
Gebelikte Sigaranın Zararlı Etkileri
Gebelikte Alkol Kullanımı - Fetal Alkol Sendromu
Gebelikte İlaç Kullanımı ve Zararlı İlaçlar
Gebelikte Prozac (Fluoxetine) Kullananılabilir mi?
Gebelikte Röntgen
Gebelikte Tomografi (CT, BT, CAT) ve MR
Gebelikte Kına - Dövme Yaptırmak
Gebelikte ve Emzirirken Saç Boyatmak
Gebelikte Bol Su İçmenin Önemi
Gebelikte Alkol Kullanımı - Fetal Alkol Sendromu
Gebelikte İlaç Kullanımı ve Zararlı İlaçlar
Gebelikte Prozac (Fluoxetine) Kullananılabilir mi?
Gebelikte Röntgen
Gebelikte Tomografi (CT, BT, CAT) ve MR
Gebelikte Kına - Dövme Yaptırmak
Gebelikte ve Emzirirken Saç Boyatmak
Gebelikte Bol Su İçmenin Önemi
Gebelikte Bitkisel Çaylar, Bitkisel İlaçlar
Gebelikte Çikolata Yemek
Gebelikte Kafein (Kahve, Çikolata v.b)
GEBELİK İLE İLGİLİ PROBLEMLER
Gebelikte Çikolata Yemek
Gebelikte Kafein (Kahve, Çikolata v.b)
Gebelikte Omega 3 (Balık Yağı) Kullanımı
Gebelikte Kedi, Köpek, Kuş Beslemek
Gebelik ve Vejeteryanlar
Gebelikte Yolculuk
Gebelikte ve Lohusalıkta Cinsellik
Gebelik ve Travma Kaza ve Yaralanmalar
Gebelikte Aşırı Kilonun Etkileri (Obezite)
Gebelik ve Emzirme Döneminde Oruç Tutmak
Gebelikte Yatak İstirahati
Gebelikte Çalışma ve İş Koşulları
Gebelikte Kedi, Köpek, Kuş Beslemek
Gebelik ve Vejeteryanlar
Gebelikte Yolculuk
Gebelikte ve Lohusalıkta Cinsellik
Gebelik ve Travma Kaza ve Yaralanmalar
Gebelikte Aşırı Kilonun Etkileri (Obezite)
Gebelik ve Emzirme Döneminde Oruç Tutmak
Gebelikte Yatak İstirahati
Gebelikte Çalışma ve İş Koşulları
Gebelikte Vajinal Duş Yapılmamalıdır
Gebelik Sırasında Ameliyat
Gebelikte Mikrodalga Fırın Kullanmak
Gebelikte Bebeğe Müzik Dinletmek
Gebelik Sırasında Ameliyat
Gebelikte Mikrodalga Fırın Kullanmak
Gebelikte Bebeğe Müzik Dinletmek
GEBELİKTE GÖRÜLEN ŞİKAYETLER
Gebelikte Kanama
Gebelikte Karın ve Kasık Ağrısı
Gebelikte Göbek Deliğinde Ağrı ve Düzleşme
Gebelikte Bel ve Sırt Ağrısı
Gebelikte Çatı Kemiği Ağrısı
Gebelikte Oluşan Çatlaklar
Gebelikte Karın ve Kasık Ağrısı
Gebelikte Göbek Deliğinde Ağrı ve Düzleşme
Gebelikte Bel ve Sırt Ağrısı
Gebelikte Çatı Kemiği Ağrısı
Gebelikte Oluşan Çatlaklar
Gebelikte Bacak Krampları
Gebelikte Uyku Problemleri
Gebelikte Hazımsızlık ve Karında Şişkinlik
Gebelikte Mide Yanması ve Mide Ağrısı
Gebelik Reflüsü (Ağza Su Gelmesi)
Gebelikte Uyku Problemleri
Gebelikte Hazımsızlık ve Karında Şişkinlik
Gebelikte Mide Yanması ve Mide Ağrısı
Gebelik Reflüsü (Ağza Su Gelmesi)
Gebekikte Yüksek Ateş
Gebelik Maskesi (Kloazma, Melazma)
Gebelikte Ellerde Ayaklarda Şişme
Gebelikte Ellerde Uyuşma, Güçsüzlük
Gebelikte Sık İdrara Çıkma
Gebelikte İdrarda Kan Olması
Gebelikte Burun Tıkanıklığı
Gebelikte Burun Kanaması
Gebelikte Varisler
Gebelik Maskesi (Kloazma, Melazma)
Gebelikte Ellerde Ayaklarda Şişme
Gebelikte Ellerde Uyuşma, Güçsüzlük
Gebelikte Sık İdrara Çıkma
Gebelikte İdrarda Kan Olması
Gebelikte Burun Tıkanıklığı
Gebelikte Burun Kanaması
Gebelikte Varisler
GEBELİK İLE İLGİLİ PROBLEMLER
Plasentanın Erken Ayrılması (Dekolman Plasenta)
Bebeğin Suyunun Fazla Olması (Polihidramnios)
Bebeğin Suyunun Az olması (Oligohidramnios)
Fetal Distres (Fetusta Sıkıntı Hali)
Gelişme Geriliği (IUGR)
Erken Membran Rüptürü (EMR) (Suların Erken Gelmesi)
Gün aşımı (Sürmatürasyon, Gün Geçmesi)
Ölü Doğum - Anne Rahminde Bebeğin Ölmesi
Bebeğin Suyunun Fazla Olması (Polihidramnios)
Bebeğin Suyunun Az olması (Oligohidramnios)
Fetal Distres (Fetusta Sıkıntı Hali)
Gelişme Geriliği (IUGR)
Erken Membran Rüptürü (EMR) (Suların Erken Gelmesi)
Gün aşımı (Sürmatürasyon, Gün Geçmesi)
Ölü Doğum - Anne Rahminde Bebeğin Ölmesi
Bebeğin Boynuna Kordon Dolanması
GEBELİK VE ÇEŞİTLİ HASTALIKLAR
Gebelikte Tansiyon Yüksekliği (Preeklampsi - Eklampsi)
Gebelikte Diabet (Şeker Hastalığı)
Gebelikte Myom
Fetal Cerrahi
DÜŞÜK- KÜRETAJ- BOŞ GEBELİK- MOL GEBELİK- DIŞ GEBELİK
Kürtaj
Kürtajın Riskleri Nelerdir?
Kürtaj Sonrasında Kanama, Ağrı, Adet Düzensizliği ve Diğer Şikayetler
Kürtaj Hakkında En Çok Merak Edilen Sorular
Kürtajdan Sonra Adet Görme ve Adet Gecikmesi
Düşük
Tekrarlayan Düşükler (Reküren Abortus)
Boş Gebelik (Blighted Ovum)
Kimyasal Gebelik (Sessiz Düşük)
Mol (Üzüm) Gebeliği
Düşük Hapı , Düşük İğnesi (?)
Servikal (Rahim Ağzı) Yetmezlik
Dış Gebelik (Ektopik Gebelik)
Servikal Gebelik (Rahim Ağzı Gebeliği)
>>> Gebelik ve Doğum Konusunda En Sık Sorulan Sorular
GEBELİK VE ÇEŞİTLİ HASTALIKLAR
Gebelikte Tansiyon Yüksekliği (Preeklampsi - Eklampsi)
Gebelikte Diabet (Şeker Hastalığı)
Gebelikte Myom
Gebelikte Yumurtalık (Over) Kistleri
Gebelikte Anemi (Kansızlık)
Gebelikte Baş Ağrısı ve Migren
Gebelik ve Kan Hastalıkları
Gebelik ve Kalıtsal Trombofililer (Pıhtılaşma Bozuklukları)
Gebelik ve Kalp Hastalıkları
Gebelikte Troid Hastalıkları - Guatr
Gebelik ve Astım
Gebelik ve Epilepsi (Sara Hastalığı)
Gebelik İntrahepatik Kolestazı (Gebelik Kaşıntısı)
Gebelikte Apandisit
Gebelikte Safra Kesesi İltihabı (Kolesistit)
Gebelik ve SLE
Gebelikte Diş Bakımı ve Diş Hastalıkları
Gebelikte Kemoterapi ve Radyoterapi
Gebelikte Görülen Kanserler
Gebelikte Annenin Böbreklerinde Genişleme Olması (Hidronefroz)
GEBELİKTE TORCH VE DİĞER ENFEKSİYON HASTALIKLARI
Gebelik ve Hepatit (Sarılık)
Gebelik ve Kızamıkçık (Rubella)
Gebelik ve Kızamık
Gebelik ve Kabakulak
Gebelik ve Su Çiçeği, Zona
Gebelik ve Toksoplazma
Gebelik ve CMV (Sitomegalovirüs)
Gebelik ve Genital Herpes (Uçuk)
Gebelik ve Genital Siğil (Kondilom)
Gebelik ve AIDS
Gebelik ve Listerya
Gebelik ve Brusella
Gebelik ve Grip - Üst Solunum Yolu Enfeksiyonları
Gebelikte Nezle ve Soğuk Algınlığı
Gebelikte Domuz Gribi ve Aşısı
Gebelik ve İdrar Yolu Enfeksiyonu
Gebelikte İshal ve Dizanteri
Gebelikte Besin (Gıda) Zehirlenmesi
GEBELİKTE YAPILAN TESTLER
Gebelikte Anemi (Kansızlık)
Gebelikte Baş Ağrısı ve Migren
Gebelik ve Kan Hastalıkları
Gebelik ve Kalıtsal Trombofililer (Pıhtılaşma Bozuklukları)
Gebelik ve Kalp Hastalıkları
Gebelikte Troid Hastalıkları - Guatr
Gebelik ve Astım
Gebelik ve Epilepsi (Sara Hastalığı)
Gebelik İntrahepatik Kolestazı (Gebelik Kaşıntısı)
Gebelikte Apandisit
Gebelikte Safra Kesesi İltihabı (Kolesistit)
Gebelik ve SLE
Gebelikte Diş Bakımı ve Diş Hastalıkları
Gebelikte Kemoterapi ve Radyoterapi
Gebelikte Görülen Kanserler
Gebelikte Annenin Böbreklerinde Genişleme Olması (Hidronefroz)
GEBELİKTE TORCH VE DİĞER ENFEKSİYON HASTALIKLARI
Gebelik ve Hepatit (Sarılık)
Gebelik ve Kızamıkçık (Rubella)
Gebelik ve Kızamık
Gebelik ve Kabakulak
Gebelik ve Su Çiçeği, Zona
Gebelik ve Toksoplazma
Gebelik ve CMV (Sitomegalovirüs)
Gebelik ve Genital Herpes (Uçuk)
Gebelik ve Genital Siğil (Kondilom)
Gebelik ve AIDS
Gebelik ve Listerya
Gebelik ve Brusella
Gebelik ve Grip - Üst Solunum Yolu Enfeksiyonları
Gebelikte Nezle ve Soğuk Algınlığı
Gebelikte Domuz Gribi ve Aşısı
Gebelik ve İdrar Yolu Enfeksiyonu
Gebelikte İshal ve Dizanteri
Gebelikte Besin (Gıda) Zehirlenmesi
GEBELİKTE YAPILAN TESTLER
Gebelikte Yapılan Testler ve Tahliller
İkili Test
Üçlü Test
Dörtlü Test
Fetal Ense Kalınlığı
Amniosentez
Kordosentez
CVS (Koryon Villus Biyopsisi)
Şekerli Su (Glukoz Yükleme) Testi
NST (Nonstres Test)
Kontraksiyon Stres Test (CST) (OCT)
Biyofizik profil (BPP)
Amniyon Sıvısı Ölçümü
DOĞUMSAL ANOMALİLER
Doğumsal (Konjenital) Anomaliler
Amniyotik Band Sendromu
Pyelektazi - Hidronefroz (Böbrek Pelvisinde Genişleme)
Gastroşizis - Omfalosel
Hiperekojenik Barsak
Ekojenik İntrakardiyak Fokus
Koroid Pleksus Kisti
Ventrikülomegali- Hidrosefali
Anensefali (Beynin Oluşmaması)
Spina Bifida, Meningosel, Meningomyelosel
Mikrosefali
Megalensefali
Korpus Kallozum Agenezisi
Ensefalosel
Kalp Anomalileri
Yarık Damak - Dudak
Kistik Higroma
Tek Umblikal Arter
Down Sendromuİkili Test
Üçlü Test
Dörtlü Test
Fetal Ense Kalınlığı
Amniosentez
Kordosentez
CVS (Koryon Villus Biyopsisi)
Şekerli Su (Glukoz Yükleme) Testi
NST (Nonstres Test)
Kontraksiyon Stres Test (CST) (OCT)
Biyofizik profil (BPP)
Amniyon Sıvısı Ölçümü
DOĞUMSAL ANOMALİLER
Doğumsal (Konjenital) Anomaliler
Amniyotik Band Sendromu
Pyelektazi - Hidronefroz (Böbrek Pelvisinde Genişleme)
Gastroşizis - Omfalosel
Hiperekojenik Barsak
Ekojenik İntrakardiyak Fokus
Koroid Pleksus Kisti
Ventrikülomegali- Hidrosefali
Anensefali (Beynin Oluşmaması)
Spina Bifida, Meningosel, Meningomyelosel
Mikrosefali
Megalensefali
Korpus Kallozum Agenezisi
Ensefalosel
Kalp Anomalileri
Yarık Damak - Dudak
Kistik Higroma
Tek Umblikal Arter
Fetal Cerrahi
DÜŞÜK- KÜRETAJ- BOŞ GEBELİK- MOL GEBELİK- DIŞ GEBELİK
Kürtaj
Kürtajın Riskleri Nelerdir?
Kürtaj Sonrasında Kanama, Ağrı, Adet Düzensizliği ve Diğer Şikayetler
Kürtaj Hakkında En Çok Merak Edilen Sorular
Kürtajdan Sonra Adet Görme ve Adet Gecikmesi
Düşük
Tekrarlayan Düşükler (Reküren Abortus)
Boş Gebelik (Blighted Ovum)
Kimyasal Gebelik (Sessiz Düşük)
Mol (Üzüm) Gebeliği
Düşük Hapı , Düşük İğnesi (?)
Servikal (Rahim Ağzı) Yetmezlik
Dış Gebelik (Ektopik Gebelik)
Servikal Gebelik (Rahim Ağzı Gebeliği)
>>> Gebelik ve Doğum Konusunda En Sık Sorulan Sorular